Цифровая трансформация системы ОМС
Как управлять полисом ОМС на Госуслугах
100 Вопросов об обязательном медицинском страховании: Диспансеризация
100 Вопросов об обязательном медицинском страховании: Цифровой полис ОМС
Основы кибербезопасности от Банка России
Памятка для граждан по вопросам получения бесплатной юридической помощи на территории Свердловской области
С 2022 года Свердловская область участвует в реализации федерального проекта «Оптимальная для восстановления здоровья медицинская реабилитация» и региональной программы «Оптимальная для восстановления здоровья медицинская реабилитация в Свердловской области» на 2022-2030 годы, утвержденной Распоряжением Правительства Свердловской области от 31.05.2022 № 244-РП.
Энтеровирусная инфекция: причины, симптомы, опасности
Сегодня среди кишечных инфекций у детей преобладают болезни вызываемые кишечными вирусами. Это ротавирусная, норовирусная и энтеровирусная инфекции. Последняя встречается намного чаще, и без должного внимания и лечения может нанести непоправимый вред неокрепшему организму ребёнка.
Что такое энтеровирусная инфекция?
Это понятие включает в себя несколько заболеваний,причинами которых являются более 60 видов и 4-х групп вирусов: ЕСНО, вирусы Коксаки, полиовирусы и энтеровирусы. Энтеровирусы наиболее агрессивны и устойчивы к неблагоприятным условиям внешней среды. Многие месяцы они могут выживать во внешней среде (влажной почве и воде) а затем проникать в организм человека через зараженные продукты и воду. Период активности вируса весна и осень. Инкубационный период заболевания может составлять от 1 до 12 дней (чаще 5-7) Вирус передается от больного человека здоровому контактным, воздушно-капельным и фекально-оральным способами. Основными факторами передачи у детей при данной болезни является сырая вода(как при питье, так и при купании) и игрушки обсеменённые энтеровирусами.
Симптомы заболевания.
Начальными признаками болезни является резкий скачок температуры до 39ºС и выше, которая сохраняется до 5 суток. Ребенок вялый, малоподвижный, много спит. В первые дни часто возникает рвота, головные боли. Могут увеличиваться шейные и подчелюстные лимфоузлы. Характерным признаком болезни является сыпь в виде красных пятен, которая одновременно появляется на голове, груди и руках. Исчезая в течении нескольких дней оставляет после себя пигментные пятна.
Выраженность клиники зависит от иммунитета ребенка, «поглощённой порции вируса» и видовых особенностей возбудителя болезни.
Распространенные формы болезни.
- Герпетическая ангина. Проявляется высокой температурой, болезненностью в горле и пузырьками на задней стенке глотки, которые лопаясь оставляют язвочки.
- Экзантема. Высыпания с первых дней, на лице, теле, в виде красных пятен, часто сливающихся между собой. На их фоне могут появляться геморрагические элементы.
- Гриппоподобный синдром. Напоминает клинику гриппа или ОРВИ. сопровождается кашлем, насморком, заложенностью носа, повышением температуры, слабостью, болями в мышцах. В отличии от гриппа сопровождаются рвотой и расстройством стула.
- Кишечная форма. Наиболее серьёзная – с умеренным подъёмом температуры, водянистой диареей, вздутием живота, метеоризмом. Опасность представляет быстрое обезвоживание организма ребёнка, требующее неотложной стационарной помощи.
Редкие формы:
1 Геморрагический конъюнктивит сопровождается болями в глазу, потерей зрения, слезотечением, кровоизлиянием в сетчатку.
2 Миокардит/перикардит поражение определенных структур сердца с нарушением сократительной функции.
3 Менингит и энцефалит. Самые тяжёлые и опасные формы энтеровирусной инфекции. Лихорадка до 40ºС, нестерпимая головная боль, сильная рвота не связанная с приемом пищи, боли в животе, судороги, геморрагическая сыпь.
Не редки и атипичные бессимптомные варианты болезни, клиническая диагностика которых возможна только при появлении видимых осложнений.
При любых подозрительных симптомах похожих на вышеперечисленные необходимо как можно скорее обратиться для медицинского обследования к участковому врачу, не заниматься самодиагностикой и самолечением для избегания печальных исходов.
Холера. Этиология, эпидемиология, клиника, диагностика, лечение
Холера – это острое инфекционное заболевание, эпидемическое распространение которого наблюдается в летне-осенний период. Характерными являются быстрая потеря жидкости в результате возникновения обильного водянистого поноса и рвоты, нарушения водно-электролитного баланса. Относится к особо опасным инфекциям.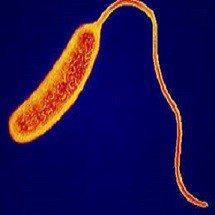

Этиология
Возбудитель – холерный вибрион. Долго выживает в открытых водоемах, устойчив к низким температурам, может перезимовать в замерзших водоисточниках. Быстро дезактивируется под воздействием дезинфицирующих средств и при кипячении.
Клиника
Инкубационный период варьируется от нескольких часов до 5 дней. Заболевание начинается остро, с появления диареи и последующим присоединением рвоты. Стул становится все более частым, испражнения теряют каловый характер и запах, становятся водянистыми. Позывы на дефекацию императивные, больные не могут контролировать акт дефекации. Выделения из кишечника имеют вид рисового отвара или представляют собой жидкость, окрашенную желчью в желтый или зеленый цвет. Зачастую в выделениях имеется примесь слизи и крови. Рвотные массы окрашены в желтый цвет, без кислого запаха. Потеря жидкости при рвоте и диарее быстро приводит к дегидратации организма, внешний вид больного меняется, черты лица заостряются, слизистые оболочки сухие, голос теряет звучность, обычный тургор кожи снижается, и она легко собирается в складки, развивается цианоз. Возникает тахикардия, одышка, снижается АД, уменьшается мочеотделение. Часто появляются тонические судороги, также судороги мышц конечностей. Температура тела нормальная. Прогресс заболевания у больного характеризуется тяжелым состоянием, которое сопровождается снижением температуры тела до 34—35,5 °С, крайней обезвоженностью (больные теряют 8—12% массы тела), нарушениями гемодинамических показателей, одышкой. Окраска кожи у таких больных имеет пепельный оттенок, голос отсутствует, глаза запавшие, склеры тусклые, взгляд малоподвижный. Живот втянут, стул и мочеиспускание отсутствуют.
Диагностика
Диагностика заболевания в очаге при наличии характерных признаков болезни трудности не представляет. Первые случаи холеры в местности, где она ранее не наблюдалась, часто затруднительны и требуют обязательного бактериологического подтверждения.
Лечение
Проводится в стационаре. Прогноз при своевременно начатом лечении больных холерой, в том числе с крайне тяжелым течением, благоприятный.
Профилактика. При подозрении на холеру больные должны быть немедленно госпитализированы. При выявлении подобных больных в домашних условиях, в гостиницах и при других обстоятельствах врач до их госпитализации должен принять меры к изоляции заболевших от окружающих и срочно сообщить о заболевании главному врачу своего учреждения. Главный врач ставит в известность о случае заболевания городскую санитарно-эпидемиологическую станцию и территориальный отдел министерства здравоохранения СО. Одновременно составляется список лиц, контактировавших с больным, после госпитализации больного их должны поместить в отделение для контактных. В помещении, в котором находился больной холерой, после его госпитализации проводится заключительная дезинфекция.
Памятка для граждан о действиях в случае бессимптомного или легкого течения новой коронавирусной инфекции и острой респираторной вирусной инфекции
Электронный сертификат на ТСР
Вопросы по получению электронного сертификата
Об использовании электронного сертификата на ТСР
Анкета для жителей
Приглашаем Вас принять участие в опросе, посвященном укреплению общественного здоровья.
Организаторы исследования гарантируют, что Ваши индивидуальные ответы огласке не подлежат и будут использованы только обобщённые результаты опроса.
Мы надеемся, что Вы внимательно заполните анкету.
От полноты и искренности Ваших ответов будет зависеть ценность результатов опроса.
Ваши ответы помогут улучшить меры, направленные на сохранение и поддержание здоровья различных групп населения.
Ваше мнение очень важно для нас!
Как дышать ПРОТИВ коронавируса
Тщательно изучив опыт иностранных коллег, лечащих пациентов разной степени тяжести заболевания вирусом, можно сделать вывод о крайне высокой вероятности развития дыхательной недостаточности. Врачи Клиники Института Мозга разработали простой комплекс специализированной дыхательной гимнастики для тех, кто входит в группу риска или же имеет бессимптомное течение заболевания при положительном результате теста на коронавирус.
Итого:
дыхательные упражнения
для кого: для здоровых людей, для людей с положительным COVID-19, без симптомов болезни
как часто: 1-2 раза в день
период: 2 недели
В целях предупреждения совершения в отношении сотрудников и пациентов учреждений здравоохранения преступлений в сфере телефонного мошенничества и мошенничества с использованием пластиковых карт просим ознакомится с прилагаемой памяткой ГУ МВД России по Свердловской области.
Вызов скорой медицинской помощи осуществляется по единому номеру 103
Уважаемые посетители!
Время переговоров по телефону с лечащим врачом о состоянии пациентов:
|
Отделение |
№ телефона |
Время |
|
I отделение |
8(3435)36-35-00 |
1300 – 1400 |
|
II отделение |
8(3435)36-35-00 |
1300 – 1400 |
|
III отделение |
8(3435)36-35-00 |
1300 – 1400 |
|
IV отделение |
8(3435)36-35-00 |
1300 – 1400 |
|
РАО |
8(3435)36-35-09 |
1300 – 1400 |
Профилактика пневмоний
Информация по коронавирусу
Рекомендованные схемы лечения COVID-19 в амбулаторных условиях.
Уважаемые тагильчане!
Приглашаем пройти бесплатное обследование на ВИЧ-инфекцию
в диспансерном кабинете нашей медицинской организации
ГАУЗ СО «Городская инфекционная больница г. Нижний Тагил».
Ждём Вас в диспансерном кабинете в будние дни с 8:00 до 15:00.
Обследование проводится методом ИФА.

Подробнее про больничный лист нового поколения
Информация для пациентов по вопросам безопасного использования медицинских изделий
В ГАУЗ СО “Городская инфекционная больница г. Нижний Тагил” используются только медицинские изделия имеющие сертификат соответствия и регистрационное удостоверение. Техническое обслуживание медицинского оборудования обеспечивает на договорной основе ООО “Медтехника-НТ”.
О порядке и условиях признания лица инвалидом
Памятка для граждан о гарантиях бесплатного оказания медицинской помощи (pdf)
Фотогалерея ГАУЗ СО “ГИБ г. Нижний Тагил”
ЖЕЛТАЯ ЛИХОРАДКА
Жёлтая лихорадка-острое природно-очаговое трансмиссивное вирусное заболевание, характеризующееся тяжелым циклическим течением , поражением печени и геморрагическим синдромом.
ЭПИДЕМИОЛОГИЯ
- 2 типа эпид/очагов Природные (джунглевые) Артропургические (городские)
- Природные: резервуары вируса мармозеты ,грызуны, сумчатые, ежи и т.п. Переносчики вируса – комары А.simpsoni , A.africanus (Africa) Haemogogus sperazzini ( South America)
Заболеваемость носит спорадический характер и связана с пребыванием в тропических лесах. - Городские: источник инфекции больной человек в период вирусемии, переносчик комар р.A.aegypti Болезнь протекает в виде эпидемий.
- По официальным данным Летальность сегодня составляет 5 %
- Бразилия : октябрь2016-июнь 2017 777 случаев с подозрением на болезнь.72 лабораторно подтверждены ( летальных 261) (33%)
- Нигерия: сентябрь2017-по сегодня 358 подозрительных на ЖЛ (63 подтверждены)летальных 103 ( 29%)





Внимание! Зарегистрирован рост числа заболевших корью
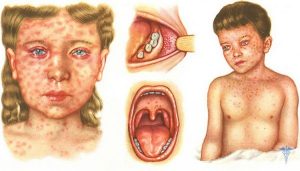
Корь – вирусное, очень заразное заболевание, передающееся по воздуху от больного здоровому. Вирус быстро гибнет во внешней среде поэтому невозможно заразиться через предметы или от третьих лиц. Первые проявления болезни (сыпь, кашель, лихорадка) появляются через 6-20 дней с момента заражения. Далее присоединяются слабость, бессонница, снижение аппетита, головная боль. У детей часто развивается конъюнктивит, гнойные выделения из носа, они капризничают, плачут. Главным признаком кори является – сыпь в ротовой полости, около зубов. Через 5-6 дней сыпь изо рта переходит на кожные покровы, локализуясь вначале за ушами, на лбу, затем лице, шее, туловище и наконец покрывает собой конечности. Сыпь увеличивается в размерах. Через 3 дня наступает период кризиса с подъёмом температуры до высоких цифр.
Корь сегодня редкое явления, но она часто осложняется и является одной из главных причин смертности у детей. Неблагоприятными исходами кори могут стать потери зрения и слуха. Для предупреждения печальных исходов даже при подозрении на корь необходимо вызвать врача, который решит вопрос о необходимости госпитализации. Основой профилактики кори сегодня является вакцинация, которая начинается с 12 месяцев. Прививка не гарантирует полной защиты от заражения, но значительно снижает шансы заболеть. Помогите себе, своим родным и близким защититься от такой «забытой в прошлом инфекции» как корь.
Информация от Министерства Здравоохранения
Подготовка к ультразвуковым исследованиям (УЗИ)
- УЗИ органов брюшной полости
Натощак!
Взрослым не есть и, желательно, не пить 6-8 часов, детям 3-4 часа.
В день исследования необходимо очистить кишечник (естественное опорожнение, при запорах – слабительные средства или клизмы).
- УЗИ мочеполовой системы (почки, мочевой пузырь, урология, гинекология)
Для качественного проведения исследования желательно, чтобы мочевой пузырь был наполнен. Необходимо выпить 2-3 стакана жидкости за 1 час до исследования. Для пациентов старше 60 лет и детей достаточно не мочиться в течение 3 часов перед УЗИ. В день исследования необходимо очистить кишечник (естественное опорожнение, при запорах – слабительные средства или клизмы).
- Комплекс УЗИ органов брюшной полости и почек
Натощак!
Взрослым не есть и, желательно, не пить 6-8 часов, детям 3-4 часа.
Взрослым постараться не мочиться в течение 3 часов перед УЗИ. В день исследования необходимо очистить кишечник (естественное опорожнение, при запорах – слабительные средства или клизмы).
- УЗИ молочных желёз
На 6-11 день цикла
- Все остальные УЗИ
Проводятся без подготовки
Уважаемые пациенты!
Не забудьте принести с собой направление врача, амбулаторную карту, выписки из стационара, результаты консультаций специалистов и исследований, проведённых ранее (УЗИ, ФГДС, КТ, МРТ, рентген и другие).
Это поможет более достоверно поставить диагноз.
Информационный лист
О лечении пациентов с заболеваниями печени в амбулаторном отделении
Для лечения в дневном стационаре ГАУЗ СО «Городская инфекционная Больница город Нижний Тагил» приглашаются пациенты с хроническими вирусными гепатитами С; гепатитами неуточнённой этиологии, гепатозами, стеатогепатитами и другими заболеваниями печени.
Дневной стационар начал свою работу в 2013 году. До этого времени все пациенты с хроническими вирусными гепатитами С; гепатитами неуточнённой этиологии получали лечение на койке круглосуточного стационара нашей больницы. За время работы лечебного учреждения накоплен огромный опыт ведения пациентов с заболеваниями печени. Получена лицензия на осуществление специализированной медицинской помощи по инфекционным болезням, неврологии, педиатрии, гастроэнтерологии в дневном стационаре. Подготовлены квалифицированные врачебные кадры, имеется необходимая диагностическая база:
- Объединённая клиническая лаборатория в составе: клинического, биохимического, иммунологического, паразитологического, бактериологического отделов;
- Кабинет УЗИ (ультразвуковых исследований);
- Кабинет эластографии печени (обследование на аппарате фиброскан);
- Кабинет рентгенологических методов исследования;
- Кабинет функциональных методов исследования (ЭКГ).
В амбулаторном отделении пациенты могут получить медикаментозную терапию.
Медицинская и лекарственная помощь населению в условиях дневного стационара оказывается в рамках территориальной программы государственных гарантий обеспечения граждан Российской Федерации бесплатной медицинской помощью, а также на условиях добровольного медицинского страхования или платных медицинских услуг в соответствии с действующим законодательством Российской Федерации.
Режим работы: с 8:00 до 15:42 (ежедневно)
Телефон для записи на лечение: 8(3435)47-84-36
Имеются противопоказания, необходима консультация врача
Дневной стационар при амбулаторно-поликлиническом отделении
Дневной стационар ГАУЗ СО «Городская инфекционная больница город Нижний Тагил» открыт в 2012 году. Отделение развернуто на 20 койко-мест в 2 смены. Отделение оказывает лечебно-диагностическую помощь пациентам, не требующим круглосуточного медицинского наблюдения, с инфекционной, гастроэнтерологической и неврологической патологией.
Контактный телефон: 8(3435)478-436.
Заведующая отделением:
- Бахтурина Ирина Ивановна – врач-инфекционист.
Врач:
- Константинова Людмила Ивановна – врач-инфекционист.
Старшая медицинская сестра:
- Мамакина Лариса Павловна – медицинская сестра, высшая категория.
Администратор:
- Самойлова Юлия Сергеевна.
Показания для госпитализации:
- хронический вирусный гепатит и «С»
Госпитализация в отделение дневного стационара осуществляется в рамках Территориальной программы государственных гарантий оказания населению Свердловской области бесплатной медицинской помощи в плановом порядке по направлению врача-инфекциониста, гастроэнтеролога.
При поступлении в отделение пациент должен иметь при себе: паспорт, полис ОМС, направление врача, амбулаторную карту.
В отделении проводятся медикаментозное лечение.
На базе отделения работает школа для пациентов с хроническими гепатитами.
Что такое ротавирусная инфекция?
Одна из самых распространенных детских кишечных болезней протекающая с токсикозом, обезвоживанием и катаральными воспалениями верхних дыхательных путей. В организм вирус проникает через рот. Факторами передачи являются загрязненные игрушки, соски, грязные руки, инфицированные вода и пища, воздушный и рвотный аэрозоль. Болезнь может передаваться воздушно-капельным, воздушно-пылевым, пищевым, водным и предметно-бытовым путями. Чаще болеют дети от 0 до 3 лет и лица старше 60 лет. Инкубационный период болезни составляет от 3 до 10 дней и в это время происходит максимальное выделение вируса из инфицированного организма. Основными признаками того, что вирус попал в организм являются:
• Температура 37-37,5 градусов
• Боли в животе
• Тошнота ,рвота ,срыгивания. Отказ от еды.
• Жидкий и частый стул, может быть и отсутствие стула.
Главной опасностью ротавирусной инфекции является обезвоживание.
Нарушается деятельность сердечно-сосудистой и нервной системы. Необходимо вводить жидкость, лучше в виде питья, малыми порциями, чтобы не вызвать рвоту. Желательны фруктовые компоты и отвары. Лечить пациентов желательно в стационаре, чтобы исключить развитие осложнений. Главными направлениями в терапии являются:
• Купирование диареи и восполнение потерь жидкости
• Снижение температуры ,если она выше 38-38,50
• Облегченная диета
• Ферменты для улучшения пищеварения
• Пробиотики для восстановления микрофлоры кишечника
Из диеты при ротавирусной инфекции нужно устранить молоко, молочные каши, кисломолочные продукты. Желательны жидкая рисовая каша на воде, кисели и нежирный куриный бульон (мелкими порциями, но часто). Потери солей восстанавливают растворами регидрона. Боли в животе снимают Но-шпой. Метеоризм купируют Эспумизаном и Сорбекс-Малышом. Рвоту снимают церукалом, развитие бактериальной инфекции предупреждают Энтерофурилом, но только при назначении врачом.
Основой профилактики Ротавирусной инфекции является вакцинация одной из двух видов вакцин, которые вводятся через рот. На территории Москвы эта прививка детям с 6 мес до 10 лет является обязательной с 1.10.2014 года, на оставшейся территории России ее введут с 2018 года.
Не нужно экспериментировать со здоровьем своих наследников. Посоветуйтесь со своим участковым педиатром или детским инфекционистом, покупайте в аптеке вакцину, прививайте себя и ваших домочадцев и живите полноценной здоровой жизнью!
ПАМЯТКА ДЛЯ НАСЕЛЕНИЯ
по профилактике и лечению ОРВИ и гриппа
ЧТО ДЕЛАТЬ, ЕСЛИ У ВАС ПОЯВИЛИСЬ СИМПТОМЫ ЗАБОЛЕВАНИЯ, ПОХОЖЕГО НА ГРИПП?
Основные признаки ОРВИ/гриппа:
- высокая температура тела
- кашель
- боль в горле
- насморк или заложенность носа
- ломота в теле
- головная боль
- озноб
- слабость
- потеря аппетита
- может быть диарея и рвота
Если вас беспокоят: затруднение дыхания или чувство нехватки воздуха, боли или чувство тяжести в груди или в брюшной полости, ломота в теле, внезапное головокружение, спутанность сознания, сильная или устойчивая рвота, СЛЕДУЕТ НЕМЕДЛЕННО ОБРАТИТЬСЯ К ВРАЧУ!
РИСК ЗАБОЛЕВАНИЯ ОСОБЕННО ВЫСОК У:
- беременных женщин
- лиц старше 65 лет
- детей до 5 лет
- лиц, страдающих хроническими заболеваниями дыхательной и сердечно-сосудистой системы, сахарным диабетом, ожирением
- лиц со сниженным иммунитетом (например, у лиц, принимающих иммуносупрессивные препараты (стероиды, цитостатики), ВИЧ-инфицированных)
Основные меры профилактики:
Больные люди могут быть заразными с первого дня болезни и до 7 дней после развития заболевания. Дети, особенно младшего возраста, могут оставаться заразными более длительный период времени.
Для того, чтобы избежать риска инфицирования необходимо:
- избегать контакта с больными людьми
- мыть руки с мылом, особенно после возвращения домой с улицы
- прикрывать рот и нос носовым платком при чихании и кашле (желательно использовать при этом одноразовые салфетки)
- обеспечить режим проветривания у себя дома и на работе
- проводить влажную уборку помещения с использованием моющих и дезинфицирующих средств
Если Вы заболели, оставайтесь дома и избегайте контакта с другими людьми, чтобы не заразить их, за исключением ситуаций, когда Вам необходима помощь.
Обязательно вызовите врача на дом!
- Соблюдайте постельный или полупостельный режим, правила личной гигиены
- Пейте побольше жидкости (воду, морсы, несладкий чай с лимоном)
- До прихода врача и назначения лечения можно использовать:
- сосудосуживающие средства в виде капель в нос с целью облегчении носового дыхания по мере необходимости
- жаропонижающие и обезболивающие препараты (не более 3 раз в сутки, особенно у детей), показанные при температуре тела выше 38,5°С и болевых симптомах с учётом индивидуальной переносимости конкретных препаратов
Так же более подробную информацию Вы можете получить, обратившись по телефону «горячей линии».
Дополнительные службы учреждения:
Вызов врача на дом:
Вызов бригады скорой медицинской помощи:
Регистратура:
Лихорадка Денге
(по материалам сайта EasyThai)
Еще одна неприятность, которая может подстерегать путешественника в Юго-Восточной Азии, это лихорадка Денге.
Костоломная, суставная, пятидневная, семидневная, жирафья лихорадка или финиковая болезнь – вот то множество названий, придуманных для этого неприятного и, в некоторых случаях, смертельно опасного заболевания. Сегодня в Таиланде отмечают рост случаев инфицирования, в том числе и среди туристов. Наиболее подвержены Денге дети до двух лет, пожилые и с ослабленным здоровьем люди. На улицах и в больницах можно видеть многочисленные плакаты, с изображениями злодейского вида комаров, призывами быть осторожнее, убивать всех летающих гадов вместе с потомством, и пользоваться репеллентами.
Возбудители и переносчики лихорадки Денге
Возбудителем лихорадки является вирус, источником которого могут быть больные люди, обезьяны и летучие мыши. Непосредственно от человека к человеку болезнь не передается. Инфицирование происходит через укус комара вида Aedes aegypti, который до этого кусал больного лихорадкой. Поэтому всех заболевших в обязательном порядке укрывают противомоскитными сетками.
Всего различают 4 типа вирусов вызывающих Денге. У заразившегося человека, на всю жизнь формируется иммунитет к тому виду, который вызвал лихорадку. К остальным – на несколько месяцев. Потом восприимчивость организма к оставшимся штаммам повышается и возрастает риск развития смертельно опасных осложнений.
Инкубационный период
От момента укуса зараженным кровососом до первых проявлений болезни может пройти от 3-х до 15-ти дней. Предшественниками первых симптомов часто становятся головная боль и состояние разбитости.
Виды Денге и ее диагностика
Различают два вида лихорадки: классическая и геморрагическая. Для постановки правильного диагноза, требуется консультация врача инфекциониста и проведение лабораторных анализов крови с выявлением антител к возбудителю.
Заниматься самодиагностикой и самолечением очень не рекомендуется, так как симптомы Денге схожи с другими опасными заболеваниями, например, малярия, желтая лихорадка и прочие гадости. И их неправильное лечение может иметь весьма печальные последствия.
Симптомы и лечение
Классическая Денге развивается при первичном инфицировании, то есть если человек заболел впервые. Хотя она и может иметь неприятное течение, прогнозы, тем не менее, для заболевших благоприятны. У взрослых и крепких людей она зачастую протекает довольно легко, но заниматься самолечением, все равно, не стоит из-за риска осложнений.
Замечено, что представители европеоидной расы переносят Денге легче, чем люди из монголоидной расы. Кроме того, у путешественников, прибывающих в страну во время сухого сезона и на короткий срок, вероятность заболеть крайне мала.
Симптомы классической лихорадки:
- Температура до 39-40°С, озноб. Примечательно, что температура циклично, в промежутки в два или три дня, то резко опускается, то вновь поднимается до критических показателей
- в начале заболевания пульс учащается, через 3 дня наоборот — сильно замедляется
- боли в костях, суставах и мышцах (чаще в позвоночнике, крестце и коленях)
- снижение аппетита, вплоть до полного отказа от еды
- сильный упадок сил и бессонница
- тошнота и головокружение
- покраснение лица, глаз, горла
- отечность лица
- различного вида, зудящая сыпь. Появляется сначала на туловище, затем распространяется на руки и ноги и сохраняется до 7 дней
- точечные кровоизлияния, в том числе и на слизистых и глазных яблоках
- красные, отечные, сильно зудящие волдыри на коже, размером до нескольких сантиметров
Лечение
После постановки диагноза, больного обязательно изолируют под индивидуальную противомоскитную сетку, во избежание разноса инфекции с комарами. Лечение классической Денге является симптоматическим. Оно призвано облегчить состояние и не допустить осложнения. С вирусом же организм пострадавшего борется самостоятельно. Обычно протокол лечения включает в себя:
- жаропонижающие средства (по некоторым данным не рекомендуется применение ибупрофена, аспирина и прочих средств, которые могут вызвать кровотечение)
- антигистаминные средства для устранения зуда
- общеукрепляющие препараты (витамины, раствор глюкозы)
- детоксикация (внутривенное введение физиологического раствора, энтеросорбенты, обильное питье)
Симптомы геморрагической лихорадки Денге
Еще ее называют филиппинской, тайской или сингапурской геморрагической лихорадкой. Это очень опасная форма классической Денге, развивающаяся у людей, которые в прошлом были несколько раз инфицированы различными штаммами вируса. Поэтому для отдыхающих в Таиланде она не представляет опасности. Бояться ее стоит лишь тем, кто постоянно проживает в области распространения Денге, и неоднократно перенес это заболевание. При развитии этой формы лихорадки смертность составляет 5%.
Из общих признаков у пациентов отмечается:
- повышение температуры до показателей в 39—40°С
- увеличение лимфоузлов
- тошнота, рвота, отказ от еды, боли в животе
- кашель
- сильная слабость
- сыпь на коже, переходящая в кровоизлияния
- кровотечения в ротовой полости и желудочно-кишечном тракте, рвота кровью
- учащение пульса
- снижение давления
- бледность, местами синюшность кожи и слизистых оболочек
Лечение
Транспортировка заболевших с подозрением на геморрагическую лихорадку требует соблюдения крайней осторожности. Следует избегать даже самых незначительных ударов и тряски.
Её лечение требует срочной госпитализации и включает:
- инфузионное введение физиологического, витаминного раствора и глюкозы
- переливание плазмы и ее заменителей
- введение глюкокортикостероидов для регуляции минерального, белкового и углеводного баланса в организме, и исключения шокового состояния
- кислородная терапия
- введение препаратов, повышающих свертываемость крови
Профилактика
Препаратов направленных на борьбу с вирусом, как, например, с возбудителем малярии не существует. До недавнего времени прививок от этой неприятности тоже не было. Однако, сегодня тайским ученым удалось разработать вакцину, которая доказала свою эффективность при испытаниях на животных. Новому препарату, на изобретение которого потребовались 30 лет и усилия огромной команды ученых, только предстоят клинические испытания с участием людей. Но если они пройдут удачно, то уже в ближайшие десять лет, препарат поступит в свободную продажу.
Сегодня же людям остается лишь проявлять повышенную бдительность и усиливать защиту от кровососущих тварей.
Эбола – еще один вариант апокалипсиса
(по материалам сайта Полисорб)
Нет такого человека, который никогда не слышал про вирус Эболы. Про эпидемию в далекой Африке кричат все новостные СМИ, возможности распространения заразы обговариваются между людьми, стоит им собраться более чем втроем, в Страсбурге провели учения по организации карантина на этот случай, а американские медики вообще предлагают отправлять на борьбу с вирусом роботов. Ситуация раздувается в различных СМИ и социальных сетях, обрастая маловероятными слухами, что только еще больше нагнетает панику среди населения. Давайте попробуем отделить вымысел от правды и понять действительно ли так страшен черт?
Откуда взялся вирус Эболы?
Открытие вируса произошло еще в 1976 году, в бассейне реки Эбола, что протекает в Заире. Эта самая река и дала имя новой угрозе всего человечества. Его морфологические признаки очень близки к вирусу Марбург и Лловиту, которые также относится к семейству филовирусов.
Когда все началось?
Происхождение его относят еще к 16-23 миллионам лет назад, когда только-только появились человекообразные обезьяны, а на земле торжествовала первая эпоха неогенового периода – миоцен.
Что происходит?
Сегодня БВВЭ (болезнь вызванная вирусом Эболы) уже унесла 4922 жизни, а инфицировано и вовсе более десяти тысяч человек. Коэффициент летальности варьируется от 25 до 90%, а лекарств, с доказанной эффективностью, до сих пор не существует, хотя сразу несколько препаратов претендуют на эту роль.
Симптомы болезни, вызванной вирусом Эболы:
- Лихорадка (внезапное повышение температуры)
- Сильная головная боль
- Рвота
- Диарея (понос)
- Исчезновение аппетита
- Боли в животе
- Внезапное кровотечение (десна, нос)
- Ломота в теле, боль в мышцах
- Кровавый понос
- Сыпь
- Затрудненное дыхание и глотание
- Больное горло
- Малый запас сил, апатия
- Икота
Заразится БВВЭ можно при контакте с телесными жидкостями и продуктами жизнедеятельности (кровь, слюна, сперма, рвота, моча, кал, пот) больного или погибшего от Эболы человека. Опасность также представляют объекты, находящиеся в контакте с вирусом (медицинское оборудование, иглы), зараженные животные (есть инфицированное мясо не нужно) и вещи больных (средства ухода, одежда).
К счастью, вирус не передается воздушно-капельным путем, так что при разговоре с инфицированным человеком вы не заразитесь. Мало того, до тех пор, пока наличие заболевания не будет видно невооруженным взглядом, риск подхватить инфекцию ничтожно мал и не стоит шарахаться от любого кашляющего человека.
Инкубационный период болезни протекает от двух до двадцати одного дней.
Меры предосторожности
Пусть вирус и не видно невооруженным взглядом, для защиты от инфекции нужно лишь соблюдать ряд простых правил:
- Не забывайте мыть руки с мылом, или использовать дезинфицирующий гель на спиртовой основе;
- Не нужно трогать людей, в самочувствии которых вы сомневаетесь;
- Если вы сами испытываете недомогание, стоит на время забыть о сексе;
- Трогать, да и вообще подходить ближе чем на метр к погибшим от Эболы, небезопасно;
- Обнаружив симптомы болезни у себя, немедленно обратитесь за помощью к врачу и сведите контакты с другими людьми к минимуму.
Только факты!
Абсолютно любая информация со временем обрастает слухами, многие из которых мало того, не соответствуют действительности, но и могут быть просто опасны. Так, например, польза аспирина и ибупрофена для пациентов с вирусом Эболы, сильно преувеличена, а учитывая, что эти препараты усиливают кровотечение, давать их больным в данном случае вообще нельзя. Разговоры про восставших с того света зараженных Эболой, которые превращаются в зомби, опять же не подтверждены никакими фактами, а значит верить этому конечно можно, но тогда давайте верить и в то, что совсем скоро инопланетяне привезут нам действующую вакцину со вкусом мятного леденца. Предотвратить заражение с помощью лука и чеснока также не получится, что бы там ни говорили бабушки у подъезда, собственно, вообще никакие продукты вас от заражения не защитят. Ну и суровый российский климат, к сожалению, не помешает вирусу протоптать дорожку и к нашему дому, так что даже если вы не планируете посещать солнечную Африку, повод для беспокойства все равно есть.
Лекарство от БВВЭ будет?
Однако какой бы страшной не казалась ситуация, без боя человечество, естественно, не сдается. Наибольшую надежду вызывает разработка японских фармацевтов из компании Fujifilm group«Авиган», которая создавалась как противогриппозный препарат, но уже успело проявить себя при лечении БВВЭ во Франции и Германии. Кроме того, перспективными считается разработка вакцин VSV-EBOV и ChAd-EBOот британской GlaxoSmithKline. Не отстают и российские ученые, которые готовят вирусу свои сюрпризы в Новосибирском государственном научном центре вирусологии «Вектор».
Что делать сейчас?
Пока лучшие умы планеты ломают голову над созданием эффективного средства, простые граждане, естественно, сидеть и ждать получится ли у них что-нибудь, также не должны. В первую очередь, если вы обнаружили у себя хотя бы три симптома БВВЭ, нужно незамедлительно обратиться к врачу. Во-вторых, не забывайте, что главная опасность, которая подстерегает инфицированных вирусом Эболы, это обезвоживание. А значит, жидкость нужно восполнять, причем не только водой, но и физраствором, в состав которого входит натрий, жизненно необходимые для полноценной жизни человека. Чтобы облегчить работу организма в такое непростое время, целесообразно пропить энтеросорбент Полисорб МП. Препарат не только снимает неизбежную острую интоксикацию, он также выводит из кишечника вирусы, снижая тем самым их общую концентрацию. Полисорб уже доказал свою высокую эффективность при гриппе и ОРВИ, сокращая необходимое для выздоровления время на 2-3 дня. Поэтому, несмотря на отсутствие соответствующих исследований, можно предположить, что лекарство существенно облегчает состояние больных и помогает уменьшить последствия заболевания в комплексной терапии.
Прогнозы
По предварительным прогнозам ученых, в ноябре этого года количество инфицированных вирусом вырастет еще на двадцать тысяч, а уже в январе 2015-го количество зараженных БВВЭ достигнет отметки в миллион человек. Статистика, конечно, не учитывает множества факторов. Среди ее противников есть те, кто считает данные излишне оптимистичными и те, кто уверен – реальность окажется гораздо страшнее любых предположений.
Вирусный гепатит “А” и его профилактика
Вирусный гепатит А (болезнь Боткина) – инфекционное заболевание, характеризующееся поражением печени. Вызывает заболевание фильтрующийся вирус, который выдерживает кипячение в течении 5 минут, устойчив к низким концентрациям хлора, высушиванию и замораживанию.



Источник инфекции – больной человек до появления желтухи и заболевшие безжелтушным вариантом болезни. Вирус проникает в организм здорового человека с водой или пищей, на которую попали выделения больного человека. У большинства больных гепатит протекает с повышением температуры до 38-39 градусов, слабостью, потерей аппетита, тяжестью в правом подреберье, желтушностью кожи и склеры глаз, обесцвечиванием кала и потемнением мочи.
Заражение происходит при употреблении некипячёной воды, плохо вымытых овощей и фруктов, бахчевых культур, через грязные руки, посуду, игрушку, сотовые телефоны и т.п..
Восприимчивость к гепатиту абсолютная, до 80% заболевших составляют дети от 1 года до 16 лет, крайне редко болеют лица старше 40 лет.
Гепатиту А свойственна сезонность с июля по декабрь.
Вирусный гепатит А проще предупредить, чем лечить:
- воду пить только кипячёную, даже из родников, колодцев и скважин;
- хорошо промывать овощи и фрукты (желательно кипячёной водой);
- тщательно мыть руки с мылом перед принятием пищи и после посещения туалета;
- исключить контакты с заболевшим вирусным гепатитом до его полного выздоровления.
Наиболее эффективным мероприятием специфической профилактики вирусного гепатита А является вакцинация, которая защищает от заражения на срок не менее 6-10 лет. Прививки показаны детям и взрослым, ранее не болевшим гепатитом А, а также людям с высоким риском заражения:
- выезжающие в страны с высоким уровнем заболеваемости (Египет, Турция, Китай, Таиланд, Малайзия, Филиппины, Вьетнам, Индия, Шри-Ланка);
- воспитатели и персонал детских дошкольных учреждений;
- работники общественного питания и водоснабжения;
- военнослужащие срочной и контрактной службы.
Для вакцинации используют отечественную вакцину Альгавак (для детей с 3 до 16 лет, для взрослых с 16 лет) и Аваксим (Франция) детям с 12 месяцев до 16 лет и взрослым с 16 лет. Прививки ставят двукратно с интервалом 6-12 месяцев.
БУДЬТЕ ЗДОРОВЫ!
Вызов скорой медицинской помощи осуществляется по единому номеру подвижной и фиксированной связи 103
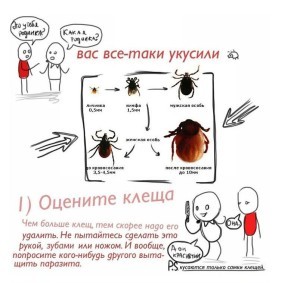
Перед началом сезона информация про клещей и клещевой энцефалит
Малярия
ОБЩИЕ СВЕДЕНИЯ
Кроме того, это заболевание может передаваться от матери к плоду, при переливании заражённой крови и через контакт с кровью инфицированного человека (например, при повторном использовании шприцов наркоманами). Малярия распространена в тропических районах, особенно в сельской местности. В некоторых странах она достигла уровня эпидемии, хотя в городах эта проблема стоит менее остро.
ПРИЧИНЫ
Заболевание вызывается одним из четырёх видов малярийных паразитов, которые называются плазмодиями. Плазмодий попадает в кровяное русло человека при укусе инфицированного комара. Известно, что комары вида Anopheles активны обычно в ночное время.
СИМПТОМЫ МАЛЯРИИ
Заболевание течет циклически. Приступ малярии обычно длится 6-10 ч и проявляется резким повышением температуры до высоких цифр и последовательной сменой периодов озноба с дрожью, жара и пота. Окончание приступа характеризуется снижением температуры до нормальных или субнормальных цифр и усиленным потоотделением, продолжающимся 2- 5 ч. Затем наступает глубокий сон. Приступ обычно сопровождается головной и мышечной болью, усталостью, слабостью, тошнотой и рвотой. В некоторых случаях может быть желтуха (желтушность кожи и иктеричность склер), кома.
Цикл повторяется каждые 48 или 72 часа.
При возникновении подобных симптомов рекомендуется как можно скорее обратиться к врачу. При подтверждении диагноза необходима госпитализация.
ОСЛОЖНЕНИЯ
Кроме весьма неприятных симптомов самого заболевания, малярия очень опасна своими осложнениями:
– анемия
– поражение печени, которое может проявляться желтушностью кожи.
– поражение лёгких с сильным кашлем с кровавой мокротой.
– сердечная недостаточность.
– повреждение мозга, сопровождающееся судорогами, расстройством сознания, параличом или комой.
– гемоглобинурийная лихорадка, характеризующаяся массовым разрушением эритроцитов и приводящая к острой форме желтухи, выведению гемоглобина с мочой, потере сознания и почечной недостаточности.
ЧТО МОЖЕТЕ СДЕЛАТЬ ВЫ
Если вы посещали районы, характерные для малярии или недавно вам проводили переливание крови, а симптомы начавшегося заболевания схожи с описанными выше, вам необходимо обратиться к врачу.
ЧТО МОЖЕТ СДЕЛАТЬ ВРАЧ
Для диагностики необходим анализ крови на предмет обнаружения паразита. Лечение проводят специфическими противомалярийными препаратами (делагил, хингамин, хлороквин и другие) только в условиях стационара и под наблюдением врача. Очень важно предупредить возможные осложнения и вылечить их на начальных стадиях. В тяжелых случаях может потребоваться переливание крови.
ПРОФИЛАКТИКА МАЛЯРИИ
Избегайте поездок в малярийные районы. Если вы все же отправляетесь в район эпидемии, расспросите врача или фармацевта о возможных способах профилактики. Существуют специальные противомалярийные препараты. Курс начинают за 1-2 недели до поездки, продолжают прием в течение всего пребывания в зоне эпидемии и еще четырёх недель по возвращении.
Кроме того, необходимо защитить себя от укусов комаров. Для этого используйте репелленты и москитные сетки.